La hidroxicloroquina y la cloroquina son fármacos esenciales en el manejo de enfermedades autoinmunes como el lupus eritematoso sistémico y la artritis reumatoide. Sin embargo, su uso prolongado puede asociarse a toxicidad cardiaca con impacto clínico relevante. Esta revisión sintetiza las manifestaciones, las claves diagnósticas y las implicaciones pronósticas de la miocardiopatía inducida por estos antipalúdicos, con el objetivo de facilitar la detección precoz y orientar la toma de decisiones en la práctica diaria.
Panorama clínico y a quién afecta
La mayoría de los casos descritos ocurren en mujeres adultas con enfermedades autoinmunes, con una mediana de edad de 60 años. La exposición acumulada y el tiempo de tratamiento prolongado son factores característicos: se han documentado duraciones que van desde meses hasta más de tres décadas, con una mediana de 10 años y dosis acumuladas medianas alrededor de 1.825 g. Este patrón sugiere un riesgo que crece con la exposición, especialmente más allá de los 10 años de tratamiento continuado.
Cómo se presenta: fenotipos y síntomas
La forma de presentación más frecuente es la insuficiencia cardiaca (62%), que puede acompañarse de síntomas progresivos de congestión, disnea de esfuerzo y episodios sincopales. El espectro fenotípico es amplio y no exclusivo: un 45% muestra un patrón hipertrófico (a menudo concéntrico), un 35% un patrón dilatado y un 20% un patrón restrictivo. La hipertrofia suele asociarse a exposiciones más prolongadas (medianas cercanas a 20 años) y dosis acumuladas elevadas, mientras que las formas dilatadas y restrictivas comparten un rango de dosis y duración solapado.
Trastornos de conducción: una señal de alerta
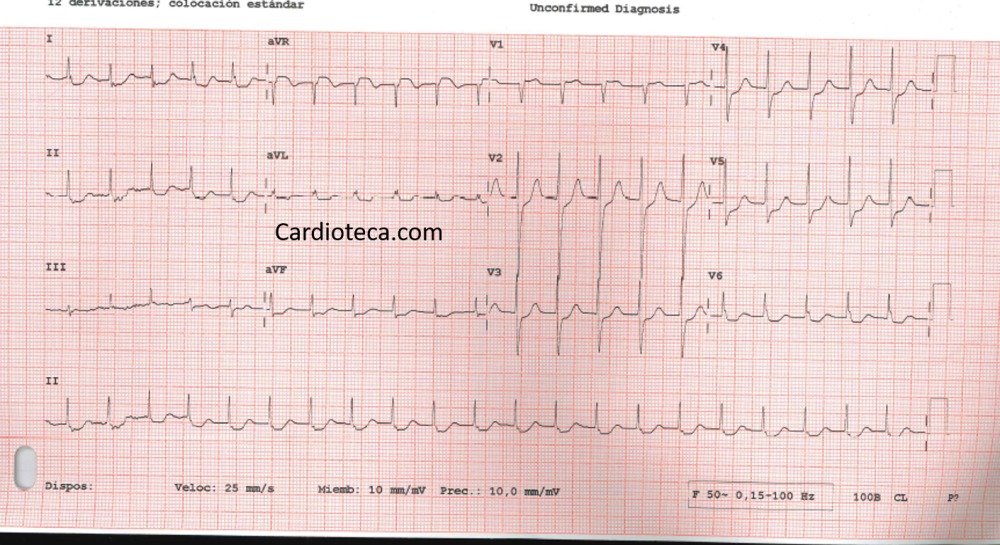
Alrededor del 40% de los pacientes presenta alteraciones de la conducción. Destaca el bloqueo auriculoventricular de alto grado (≈15%) y la prolongación del QT (≈10%), con riesgo de arritmias potencialmente graves. La combinación de insuficiencia cardiaca, alteraciones de la conducción y exposición crónica a hidroxicloroquina o cloroquina debe disparar la sospecha clínica.
Mecanismo tóxico: la huella lisosomal
El daño estructural se relaciona con la acumulación intracelular de productos metabólicos en el miocardio por disfunción lisosomal. Este mecanismo conduce a vacuolización de miocitos, hipertrofia y fibrosis intersticial, lo que explica la mezcla de fenotipos y la frecuente disfunción diastólica. La afectación del sistema de conducción deriva de la misma base fisiopatológica, por lo que los trastornos eléctricos y el remodelado estructural suelen coexistir.
Pruebas de imagen: qué esperar y cómo interpretar
La resonancia magnética cardiaca es una herramienta central para caracterizar la miocardiopatía inducida por antipalúdicos. Son frecuentes el realce tardío no isquémico y los valores de T1 nativos bajos (relacionados con sobrecarga lisosomal). En fases avanzadas, la fibrosis y el edema pueden elevar los T1 nativos, lo que explica perfiles aparentemente contradictorios. Estas características pueden imitar a enfermedades de depósito como Anderson-Fabry, lo que exige una valoración experta del patrón de realce y los mapeos T1/T2 en el contexto clínico adecuado.
Diagnóstico definitivo: cuándo biopsiar
La biopsia endomiocárdica sigue siendo el estándar para confirmar el diagnóstico en escenarios de incertidumbre. A la microscopía óptica destaca la vacuolización de miocitos y la fibrosis focal; cuando se dispone de microscopía electrónica, la identificación de cuerpos curvilíneos resulta altamente específica. Esta confirmación histológica permite diferenciar la toxicidad por hidroxicloroquina/cloroquina de otras miocardiopatías de depósito (p. ej., Anderson-Fabry o Danon), cuya evolución y tratamiento difieren.
Diagnóstico diferencial clave: Fabry, Danon y “falsos positivos” en gammagrafía
La similitud con otras enfermedades lisosomales obliga a un diagnóstico diferencial cuidadoso. Además, se han descrito captaciones “calientes” en gammagrafía ósea con difosfonatos que simulan amiloidosis cardiaca, por lo que la correlación clínica, la resonancia magnética y, si es necesario, la biopsia son fundamentales para evitar errores diagnósticos y tratamientos inadecuados.
Manejo clínico: qué hacer y qué esperar
La piedra angular es la suspensión oportuna del fármaco implicado en cuanto exista una sospecha razonable de cardiotoxicidad. El manejo de la insuficiencia cardiaca y de las arritmias debe ser intensivo y adaptado a la gravedad, incluyendo la consideración de dispositivos en casos seleccionados. La evolución es heterogénea: una parte de los pacientes mejora tras retirar el fármaco y optimizar el tratamiento de la insuficiencia cardiaca; sin embargo, en formas avanzadas con fibrosis extensa el daño puede ser irreversible. En la serie global, aproximadamente un 5% requirió trasplante cardiaco y la mortalidad alcanzó el 19%, con la mayoría de los fallecimientos dentro del primer año tras el diagnóstico.
Seguimiento y cribado: propuesta práctica
Dado el incremento de riesgo con la exposición prolongada, es prudente implementar un seguimiento cardiológico periódico en pacientes que acumulen años de tratamiento. En la práctica, una vigilancia clínica estructurada con evaluación de síntomas, exploración dirigida y electrocardiograma periódico permite detectar precozmente trastornos de conducción. La resonancia magnética cardiaca debe considerarse ante cambios clínicos, elevaciones de biomarcadores o hallazgos ecocardiográficos sugerentes. La biopsia se reserva para casos con alta sospecha y diagnóstico no concluyente por imagen.
Cuándo sospechar con alta probabilidad
- Insuficiencia cardiaca de nueva aparición en pacientes con uso crónico de hidroxicloroquina o cloroquina.
- Bloqueo auriculoventricular avanzado o prolongación marcada del QT sin otra causa evidente.
- Patrones de resonancia magnética compatibles con enfermedad de depósito sin confirmación genética.
- Captación positiva en gammagrafía ósea con difosfonatos en un contexto clínico no típico de amiloidosis.
Mensajes para llevar a consulta
- El uso prolongado y la mayor dosis acumulada concentran el riesgo.
- La clínica dominante es insuficiencia cardiaca con alteraciones de la conducción.
- La resonancia magnética y la biopsia son complementarias para confirmar la etiología.
- La retirada temprana del fármaco puede estabilizar o mejorar la función cardiaca en un porcentaje relevante de pacientes.
Conclusión
La miocardiopatía inducida por hidroxicloroquina o cloroquina es un diagnóstico infrecuente pero clínicamente trascendente. La vigilancia activa en pacientes con exposición prolongada y la integración de clínica, electrocardiograma, imagen avanzada y, cuando procede, biopsia permiten intervenir a tiempo y reducir eventos graves.
Referencias:
- REC CardioClinics. - Chloroquine and hydroxychloroquine induced cardiomyopathy: A systematic review of literature