Paciente varón de 85 años. Acude por su tercer síncope. Este último ha sido súbito, caminando.

Bienvenido a CardioTeca
La información de este sitio está dirigida exclusivamente al profesional sanitario facultado para prescribir o dispensar medicamentos, por lo que se requiere una formación especializada para su correcta interpretación.
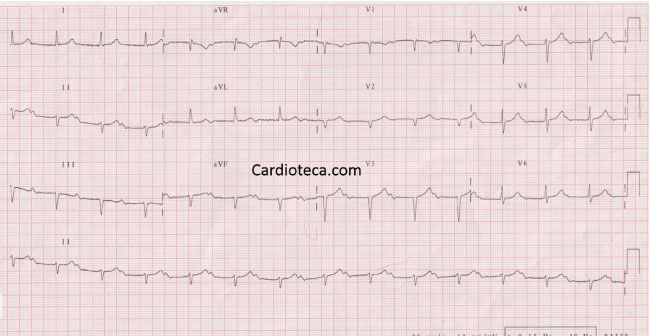
Ritmo sinusal a unos 80 lpm, eje izquierdo (-45 a -60º), P morfología normal con alargamiento fijo y muy llamativo del PR (unos 400 ms), es decir, BAV 1º, QRS estrecho, por el eje izquierdo y la morfología tiene Hemibloqueo del fasciculo superoanterior de la rama izquierda del Haz de HIs. Tambien me llama la atencion QS V1-V3. La repolarizacion es normal.QT normal.
JC/pLAN: Es un sincope cardiogénico. con este ECG hay que pensar en BAV completo paroxístico. Yo lo ingresaría y dejaria monitorizado con telemetría. Si no hay otros hallazgos ni otras explicaciones posibles para síncope... solo con esto creo que ya cumpliria para indicar MCP
Ritmo regular.
Eje desviado a la izquierda con hemibloqueo anterior izquierdo.
PR alargado de 0,4 seg. Bloqueo aurículo-ventricular de primer grado.
Mala progresión de R en precordiales con patrón QS en V1 a V3 por lo que habría que descartar un infarto anteroseptal.
Diría que el ritmo no es sinusal sino nodal a unos 75/m, con P retrógrada (y no sé qué explicación puede tener esto).
Hay un HBA y una mala progresión de los vectores positivos en las precordiales. De existir un infarto antiguo diría que en la zona septal (V1-V3).
Si es su tercer sincope (no se aclara en qué espacio de tiempo ocurren) debería ser estudiado por si hay otro tipo de bradiarritmia intermitente más grave, y valorar entonces la colocación de un marcapasos definitivo. Desde luego, parece un síncope cardiogenico.
Venga, ánimo
Ritmo sinusal a 84 lpm, eje con desviación izquierda. PR de 400 ms, no veo ninguna P bloqueada, el PR es constante con Ps a la misma frecuencia que el QRS.
QRS estrecho con imagen de HBAI, QS de V1 a V3, transición de las Rs en V5. sin alteraciones en la repolarización.
De modo que veo un BAV grado 1, HBAI, QS de V1-V3 (indagaría a ver si ha tenido infartos previos). si no pensaría en que el sincope que es de perfil cardiogénico está en relación con el trastorno de conducción que presenta e indicaría marcapasos.
Un saludo!
Hallazgos electrocardiográficos:
- Frecuencia moderada (81 lpm), ritmo regular.
- Eje cardíaco desviado a la izquierda (-60°).
- Onda P (120 mseg) superpuesta a la rama descendente de la onda T precedente.
- Intervalos P-P y R-R regulares.
- PR prolongado, permanente y uniforme (400 mseg.). Segmento PR (280 mseg.).
- Complejo QRS estrecho, con morfología de HBAI (Complejo rS en DII-III y AVF, onda S más profunda en DIII que en DII, complejo qR en DI y AVL, persistencia de onda S en V6, descenso empastado de la onda R en AVL, ascenso empastado de la onda S en V5-6). Morfología QS en V1-3. La onda R en AVR se inscribe más tarde que la de AVL y en ambas derivaciones el complejo ventricular termina con una onda R. Plano de transición desplazado a la izquierda (morfología RS en V5. Estos hallazgos pueden ser causa de los “pseudoinfartos de cara anterior o anteroseptal”.
- Repolarización: Sin alteraciones aparentes.
- QT y QTc normales.
Posibilidades diagnósticas electrocardiográficas: BAV I° + HBAI
Diagnóstico diferencial:
- IAM anteroseptal: Puede ser enmascarado por el HBAI, por el bajo voltaje o ausencia de la onda r en V1-3 (en este caso, los complejos ventriculares tienen morfología QS y el ST y la onda T son normales). Teóricamente, si registráramos estas derivaciones en un espacio intercostal más bajo, si se tratase de infarto, la morfología QS persistiría; y en caso de no ser infarto, aparecerían pequeñas ondas r, es decir registraría morfología rS.
- IAM inferior asociado a HBAI: Sí bien hay disminución del voltaje de las ondas R en derivaciones inferiores y el ÂQRS alcanza a -60°, se descarta esta asociación (IAM inferior + HBAI) por la ausencia de R’ en AVR y AVL y la ausencia de ondas q de cualquier magnitud en DII-III y AVF.
Plan:
- Además de los episodios de síncope presentados, clínicamente es posible encontrar en estos casos de BAV I°, un apagamiento del primer ruido.
- Investigar posibles causas de BAV I° y HBAI (medicamentos, lesión esclerodegenerativa del sistema de conducción, cardiopatías congénitas, entre otras).
- Existe consenso en que los BAV I° no requieren terapia específica. El tratamiento farmacológico estará orientado a la situación en que se presente el BAV (síncope, arritmias, insuficiencia cardíaca, etc.). Generalmente evolucionan favorablemente. En caso de bloqueo cardíaco familiar (enfermedad autosómica que se expresa con BAV I° y bloqueos fasciculares), al largo plazo evoluciona a grados más altos de BAV).
- En pacientes cuyo intervalo PR tan largo sea responsable de los síntomas símil síndrome de marcapaso (contracción auricular sobre válvulas AV cerradas), podría ser útil la estimulación bicameral. La estimulación definitiva en pacientes con BAV I° y falla del VI, así como en los portadores de enfermedades neuromusculares, podría ser beneficiosa.
- Los bloqueos de rama tampoco requieren terapia específica, salvo que se asocien a BAV II° y BAV III° infrahisianos o se presenten en forma alternante. En ambos casos se recomienda el implante de marcapaso.
Por último, y con relación a una duda que manifiesta un compañero, “respecto a lo largo que puede llegar a ser un espacio PR de una P conducida al ventrículo”, tengo entendido que en caso de BAV I°, el signo electrocardiográfico es el intervalo P-R entre 200-500 mseg. de duración.
Bienvenidas las correcciones y enseñanzas pertinentes.
Involuntariamente olvidé escribir en mi opinión inicial que el ritmo cardíaco es sinusal.
Bloqueo primer grado sintomático, síncope de características cardiogenicas, indicación de marcapaso
Conclusión: Ritmo sinusal Bloqueo AV de 1º+ Hemibloqueo anterior izdo y posible necrosis anteroseptal antigua/ fibrosis del sistema de conducción
Caso poco claro .No encaja la clínica tan aparatosa Bueno mañana ya es jueves .. Saludos
-Ritmo sinusal a 84lpm, eje izdo , qrs estrecho.
-intervalo PR alargado de unos 400ms fijo .
-Morfología de HBA izdo.
-Complejos QS de v1 a V3 por secuela de probable IMA anteroseptal antiguo ( aunque la morfología QS en v1 podría ser secundaria a bloqueo incompleto de R izda).
Diagnóstico:
-Bloqueo AV de primer grado + HBA+ secuela de IMA previo.
-me imagino que también podría ponerse como diagnóstico diferencial " al perro verde" de la disociación isoarrítmica .( es decir que coincidiera que hay un bloqueo AV completo y un ritmo de escape ( en este caso suprahisiano por ser estrecho) que coincidieran en distancias, PP a la misma distancia y RR lo mismo, pero solo por ponerlo …:)
Sincope de esfuerzo : cardiógénico hasta que no se demuestre lo contrario.
LA distancia PR tan larga puede favorece la asincrónica en el esfuerzo ( los RR se acortan pero no el PR ) y provocarles síntomas como ha explicado José, que yo tenga entendido el nivel de evidencia de marcapasos en lla y sería un DDD.
DESCRIPCIÓN DEL ECG:
-Ritmo sinusal y regular a una frecuencia de 85 lpm aprox.
-Ondas P de características normales, distorsionando a las ondas T precedentes.
-PR largo (bastante largo) y constante de unos 400 mseg (BAV de 1º grado).
-Eje desviado a la izquierda (más allá de los -30º). Esta desviación del eje mas la morfología de los QRS hacen suponer un HEMIBLOQUEO ANTERIOR IZQUIERDO.
-Anchura y voltaje de los QRS normales.
-Ondas Q patológicas en V1, V2 y V3 (sugerentes de SECUELA DE INFARTO ANTEROSEPTAL).
-Repolarización sin alteraciones evidentes.
RESUMEN: BAV 1º grado + HBAI + Secuela de infarto anteroseptal
INTERPRETACIÓN DEL ECG:
Creo que lo síncopes podrían corresponder, como explicaba el compañero José Silverio, a un SINDROME DE TIPO MARCAPASOS. En esta entidad, el PR tan largo ocasionaría una asincronía auriculoventricular que sumada a un ventrículo insuficiente (por el probable infarto anteroseptal) resultaría en una alteración hemodinámica responsable del síncope.
Ya sospecho que la resolución del caso va a estar muy buena!!! Saludos a todos!!!
-Ondas P de características normales, aunque os compro que en DI se ven muy mal y que alguien pueda pensar que por ello no es sinusal. En el primer QRS en DI sí parecen positivas. Y desde luego, al ver esas ondas tan positivas en la cara inferior nos sugieren que la despolarización atrial va de arriba abajo, lo que hace improbable que sean p retrógradas (que deberían de ir de abajo a arriba).
-PR largo (gigantesco) y constante de unos 400 mseg (BAV de 1º grado de la leche).
-Eje desviado a la izquierda (más allá de los -30º). Esto y la morfología rS de los QRS en DII y DIII hacen pensar en un HAI.
-Anchura y voltaje de los QRS normales.
-Ondas Q patológicas en V1, V2 y V3 sobre el que volveremos más tarde
-Repolarización sin alteraciones evidentes
Respiro y seguimos
DD en paciente con síncope:
•1) Que haya tenido un iam previo, que ahora tenga una escara y haya tenido TV. Además de la Historia clínica (que el paciente negaba haber tenido más problemas cardiacos) es recomendable hacer un ecocardiograma. Lo hicimos y la contractilidad era rigurasemente normal. ¿Entonces por qué tanta QS en las precordiales? Pues lo más probable es que se deba al mismo HAI. No forman parte de los criterios diagnósticos de este trastorno, pero sabemos que en presencia del HAI la transición en precordiales se desplaza hacia la izquierda con disminución de la ondas R en precordiales derecha y aumento de las ondas S en precordiales izquierdas (V5 – V6) . Una exageración en este punto (disminución de las ondas R puede llegar al punto de hacerlas desaparecer. No obstante, y más en paciente con síncope, esto debe de ser una explicación de exclusión, una vez tenemos un eco que nos descarta “pupita” cardiaca
•2) Que el lpaciente tenga bradicardia. BAV de 1er grado tan brutal y HAI (y sin ello) y síncope… marcapasos. Y esto es lo que hicimos nosotros
Respiro y me meto con vuestros comentarios
-“Ritmo sinusal, bloqueo bifascicular: bloqueo av grado 1 + hemibloqueo anterosuperior, fc de 83 lpm” Primer problema. Esto te lo entenderá cualquiera y lo verás escrito en un montón de informes, pero el nodo AV no es ningún fascículo… Los fascículos son la rama derecha y el fascículo anterior y posterior de la rama izquierda. Luego esto es un bloqueo AV de primer grado y un hemibloqueo anterior izquierdo. Es más largo pero el que nos lee se da cuenta de que sabemos anatomía.
--“ No tengo nada claro la necesidad del MP” Síncope de perfil muy cardiogénico y ECG patológico casi siempre es de causa cardiológico. Si tengo encima un BAV 1er grado tan brutal….
-“dado que ya ha tenido varios episodios sincopales sería conveniente su estudio en el Servicio de Electrofisiologia para determinar la necesidad de implantación de marcapasos” Efectivamente esta es otra opción. Hacer un estudio EEF que nos mida la conducción cardiaca. El problema es que estos estudios tienen una gran especificidad (si dicen que es patológico está claro) pero poca sensibilidad (si dicen que es normal….no quita para que el paciente siga teniendo síncopes por bradicardia intermitente)
-“SINDROME DE TIPO MARCAPASOS. En esta entidad, el PR tan largo ocasionaría una asincronía auriculoventricular que sumada a un ventrículo insuficiente (por el probable infarto anteroseptal) resultaría en una alteración hemodinámica responsable del síncope.” Un poco cogido por los pelos. La asincronía puede producir síntomas de bajo gasto, más en pacientes con un deterioro importante de la FEVI, pero un síncope brusco… Suena a arrítmico.
Y nada más. Disparar vuestras dudas. Espero que no os haya decepcionado la simpleza de la explicación… Leyéndoos creo que esperabais fuegos artificiales…
@HiguerasJavier
Por cierto, ya somos 598 participantes... estamos a nada de los 600!!! Venga, gente que nos leéis sin apuntaros, animaos....
En cuanto a la morfología auricular, la onda p parece ser bifásica (positiva - negativa) en cara inferior, lo que puede traducir trastorno de conducción auricular (bloqueo avanzado). Puede tener cierta relevancia de cara a decidir el tipo de MP, ya que esta situación puede predisponer al desarrollo de arritmias auriculares y, especialmente si hubiera episodios previos, se podría reducir su recurrencia con la estipulación auricular (DDD). Dado que la función sinusal parece conservada, otra opción válida sería VDD (incluso VVI según el contexto)
Javier vosotros hacéis masaje del seno a los síncopes ?, con un ecg así lo harías?
Si no lo he entendido mal…el sincope tras ecocardio normal lo planteas como secundario a bradiarritmia sintomática, sería por la posibilidad de presentar un bloqueo avanzado paroxistico , o también te plantearías una disfunción sinusal.?
Otra pregunta …con una ecocardio ya descartas la posibilidad de una TV?
Sintomas de bajo gasto, no incluirían la posibilidad de hipotensión y con ello de hipoperfusión cerebral y síncope?
-"Sintomas de bajo gasto, no incluirían la posibilidad de hipotensión y con ello de hipoperfusión cerebral y síncope?" Nos ha jorobado. Al final todo produce hipoperfusión cerebral. Las TV y las FV también... y la muerte. Vamos a ver. La pregunta que hacía el compañero es que si el desajuste aurículo-ventricular por tener un PR tan largo puede provocar menor gasto cardiaco. LA respuesta es que sí, pero a lo sumo, produciría el bajo gasto que provoca la FA (que es el colmo de desajuste AV porque deja de haber contribución auricular al llenado ventricular). Todos sabemos que la FA es malísima y produce IC, astenia, y muchas cosas más... pero síncope fulminante, en segundos... Bueno, pues el BAV de 1er grado lo mismo. Puede no contribuir hemodinámicamente lo que debería... pero un síncope fulminante....
-"Javier vosotros hacéis masaje del seno a los síncopes " Muy poco. Solo cuándo es muy de perfil cardiogénico y el ECG es rigurosamente normal... Pero con un BAV de 1er grado tan brutal... No nos vamos a quedar tranquilos hasta ponerle un mp.
-"sería por la posibilidad de presentar un bloqueo avanzado paroxistico , o también te plantearías una disfunción sinusal?" Sería por sospechar BAV c paroxístico. Aunque una vez tuve un paciente con un BAV 1er grado también brutal con síncopes de repetición que le ingresamos para ponerle mp por sospecha de BAVc paroxístico y esperando al mp nos hizo un paro sinusal de la leche...
Tres síncopes, BAV de primer grado y HBAI, ¿constituyen ya indicación clara de marcapasos definitivo?.
¿Tiene sentido (o se hace habitualmente) el registro Holter-ECG, que precisamente puede diagnosticar la disfunción sinusal?. Este registro tendría poco sentido si el paciente está en una unidad monitorizada, como es el caso, pero muchas veces estos pacientes ingresan en salas convencionales sin ninguna monitorización. ¿Estaría indicado entonces el Holter, o esta prueba no tiene utilidad ya?. Son tres preguntas. Perdón por el texto algo complicado.
De todas formas me gusta poder comentar contigo mis dudas que no son pocas , cada vez me contagias más tu entusiasmo por la electrocardiografía y el saber..Se nota que eres clínico..( tienes práctica y eres práctico).
A mi me quedó claro desde el principio tu argumento , paciente con síncope brusco y alteración de la conducción pues a lo más frecuente ..( si oyes cascos piensa en caballos)…pero quería conocer tus explicaciones .
Gracias y buenas noches.
-"Tres síncopes, BAV de primer grado y HBAI, ¿constituyen ya indicación clara de marcapasos definitivo?" Tres síncopes DE PERFIL MUY CARDIOGÉNICO (brúscos, sin pródromos, caminando (es decir no el típico de "estaba sentado me levanté a ir al baño y perdí el conocimiento) y trastorno de la conducción evidente hay que ponerle un marcapasos. ¿Es definitivo? Pues hombre, un señor de 85 años puede tener varias cosas que le sincopen, pero si tiene un ECG así y unos síncopes de ese perfil no se puede ir del hospital sin un marcapasos. Si no he documentando un BAV avanzado siempre le aviso al paciente "sus síntomas lo más probable es que se deban a esto y que se le curen con el marcapasos pero podría ocurrir que se debiera a otra cosa..."
-"¿Estaría indicado entonces el Holter, o esta prueba no tiene utilidad ya?" Para mi gusto no. Salga lo que salga en el holter le voy a poner un mp. La monitorización a la que yo me refiero "en tiempo real" no es para documentar su BAV (que también) sino para atenderle si tiene a bien hacer la asistolia a las 4 am cuando su compañero de habitación y su familiar duerme. El holter en este caso sería autópsico.
-"paciente con síncope brusco y alteración de la conducción pues a lo más frecuente ..( si oyes cascos piensa en caballos)…" Eso es. Alguna vez le pondrás un mp a una cebra escapada del zoo... pero lo normal es que cures al caballo ;-)